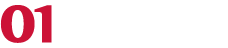Di intelligenza artificiale si parla fin dagli anni 60, quando però i tempi non erano maturi: non c’erano hardware tali da consentire la potenza di calcolo necessaria per renderla uno strumento reale.
Oggi questa potenza di calcolo è disponibile e la teoria può diventare realtà. Lo dimostra il fatto che «negli ultimi 10 anni il numero di dispositivi basati su intelligenza artificiale autorizzati al commercio con certificazione FDA o CE è cresciuto di più di 5 volte, solo nel 2018 erano più di 100», interviene Federico Cabitza, professore associato di Interazione Uomo-Macchina e Information Systems presso il Dipartimento di Informatica dell’Università degli Studi di Milano-Bicocca e consulente presso l’Irccs Istituto Ortopedico Galeazzi di Milano (Gruppo San Donato).
Esperto del settore, Cabitza puntualizza anche quale sia il significato migliore da considerare per il termine “intelligenza artificiale” in contesti medici, «possiede una qualche forma di intelligenza artificiale un qualunque sistema informatico in grado di automatizzare compiti la cui esecuzione richieda intelligenza agli esseri umani. Sono quindi i compiti a essere “intelligenti”, o meglio le persone che di norma li eseguono, non le macchine. Occorre quindi sfatare l’idea che un sistema di intelligenza artificiale possa imparare, nel senso comune del termine: quello che può fare nel tempo, analizzando un numero sempre maggiore di dati, è migliorare la propria capacità di ottimizzare modelli matematici e individuare correlazioni tra i dati. Alla base del suo funzionamento, però, ci sono degli assunti su come sono fatti i dati, quale compito deve essere automatizzato e quali aspetti devono essere ottimizzati, che spesso si nascondono negli algoritmi usati. Dal punto di vista tecnico, infatti, quando si parla di intelligenza artificiale in medicina attualmente ci si riferisce a una serie di tecniche comunemente note come machine learning e ad algoritmi matematici, spesso estremamente complessi e caratterizzati da un alto numero di parametri, ma comunque costruiti dall’uomo. È interessante osservare che molti di questi algoritmi sono stati sviluppati negli anni 90 e nei primi anni 2000. Prima di vedere i principali ambiti di applicazione dell’intelligenza artificiale, occorre sottolineare che questa tecnologia dovrebbe portare non solo al miglioramento degli esiti di un percorso terapeutico, ma anche al miglioramento dell’esperienza vissuta dal paziente e della sua qualità di vita. Questo è, in definitiva, il sogno della nostra società occidentale: vivere più a lungo ma vivere bene, in salute».
Un sogno che può concretizzarsi nella medicina personalizzata che, come vedremo più avanti, ha molte connessioni con l’intelligenza artificiale.
I campi applicativi dell'intelligenza artificiale
«Al momento - dice Cabitza - vedo tre principali ambiti d’applicazione dell’intelligenza artificiale: la diagnosi, probabilmente il settore più sviluppato e maturo; la prognosi, applicazione più acerba ma di grande potenzialità; il monitoraggio dei pazienti per la diagnosi precoce e l’individuazione di nuovi focolai epidemici, impieghi oggi ancora immaturi. Esiste poi un uso più tecnico dell’intelligenza artificiale in ambito di sperimentazione clinica e farmacologica, per selezionare e arruolare al meglio i pazienti negli studi clinici e proporre nuove molecole per la loro sperimentazione. Esistono studi in letteratura al riguardo e in tutti i casi l’intelligenza artificiale è solo una parte molto piccola e circoscritta di un processo ancora molto legato alla creatività e intuizione umana. Secondo alcune stime, questi strumenti permetterebbero di ridurre della metà le spese per la sperimentazione di un farmaco e di un quarto i tempi, ma è necessario attenderne l’uso su larga scala per valutarne l’impatto».

Veniamo ora agli utilizzi più maturi. I software diagnostici basati su intelligenza artificiale sono molto diffusi in ambito accademico e di ricerca e sono anche quelli con la maggiore rilevanza mediatica. Questi sistemi sono per la gran parte basati sull’analisi delle immagini diagnostiche, come ecografia, TAC, RM, ma anche elettrocardiogrammi ed elettroencefalogrammi.
«L’anno scorso Lancet ha pubblicato una review incentrata proprio su questi sistemi diagnostici, concludendo che sono in grado d’individuare una patologia con accuratezza pari se non maggiore dei medici umani. Questa è un’informazione che certamente fa notizia, ma dal mio punto di vista il valore diagnostico dell’intelligenza artificiale non cambierà la medicina nel profondo, perché un medico esperto è già molto bravo a fare diagnosi. Certo, i sistemi informatici hanno dei vantaggi. In primis non si stancano mai e la loro prestazione è costante nel tempo, senza possibilità di distrazioni. Il secondo vantaggio, che dal mio punto di vista è quello più interessante, è che un sistema diagnostico sviluppato in un Centro specialistico potrebbe essere poi usato da un Centro non specialistico per fare diagnosi più accurate sui propri pazienti: i medici che lavorano in questo secondo centro, infatti, non vedono spesso casi del genere e grazie a questo strumento potrebbero individuarli e inviarli al Centro specialistico per i trattamenti successivi».
Il tutto all’interno di un sistema di approccio collaborativo e multispecialistico che ben si colloca nell’attuale struttura hub&spoke della nostra sanità.
«A mio parere, le potenzialità maggiori dell’intelligenza artificiale sono nei sistemi cosiddetti predittivi e di prognosi. Il loro sviluppo favorirebbe, infatti, l’avvento della medicina personalizzata, consentendo ai medici di scegliere il trattamento più appropriato per ogni paziente o quello associato a esiti migliori».
Intelligenza artificiale nella prognosi
Una delle caratteristiche di un sistema di intelligenza artificiale ben strutturato che abbia a disposizione un numero sufficiente di dati è la sua capacità di fare previsioni: in questo l’essere umano è molto meno abile.
Le variabili da considerare per prevedere come evolverà una condizione patologica, per esempio, sono molte. L’intelligenza artificiale lavora tanto meglio quanto maggiori dati e informazioni può mettere in relazione.
«Proprio per questa ragione, l’intelligenza artificiale ha la potenzialità di consentire una stratificazione dei pazienti in classi di rischio e di individuare i percorsi terapeutici più efficaci per ognuna di queste classi. Questo per ogni ambito medico in cui le informazioni più rilevanti a fini diagnostici sono digitalizzabili, possibilmente in formato codificato e sistematico. La comunità scientifica sta lavorando alla creazione di software che possano prevedere, sulla base dei parametri clinici del paziente, se la sua condizione peggiorerà o migliorerà, facilitando quindi, ma potenzialmente anche condizionando, il processo decisionale del medico».
Le potenzialità di questi sistemi vanno anche oltre la sfera strettamente medica, perché, se usati in modo appropriato, possono fornire al clinico elementi da condividere con il paziente o i suoi i familiari, promuovendo così una comunicazione che fino a oggi l’informatica ha invece rischiato di compromettere e ridimensionare un approccio eccessivamente quantitativo e basato su linee guida impersonali.
«L’ambito in cui la ricerca sta focalizzandosi maggiormente, in senso prognostico, è quello oncologico: in questo settore l’evidenza che alcuni trattamenti funzionano per alcuni pazienti e non per altri, anche malati dello stesso tumore, sta emergendo con chiarezza. Un esempio è la cosiddetta medicina agnostica. L’idea è quindi analizzare i dati su genotipo/fenotipo/esito per identificare popolazioni di pazienti in grado di rispondere meglio a un trattamento piuttosto che a un altro. Questi studi stanno facendo emergere correlazioni di grande interesse. Certo, per funzionare questi sistemi necessitano di grandi quantità di dati. L’ideale sarebbe arrivare a una standardizzazione della digitalizzazione dei dati che permettesse di unire più banche dati e dare quindi in pasto a questi sistemi informatici maggiori quantità di dati in un contesto più sensibile alla riservatezza delle informazioni da gestire. Questo è ancora un obiettivo mancato, perché la digitalizzazione sanitaria è incompleta e dove si è sviluppata l’ha fatto in modo disomogeneo, con modalità diverse a seconda delle realtà considerate».
Ci vorrà altro tempo, ma alcuni sistemi di tipo prognostico/predittivo sono già in fase di sperimentazione, per esempio in ambito anestesiologico. Secondo Cabitza, però, per poter godere appieno in futuro delle potenzialità descritte, è necessario creare da subito un ambiente culturale basato sulla collaborazione tra medici e sulla comunicazione tra medico e paziente, prima che sul miglioramento professionale continuo e sul mito del “medico eroe” ulteriormente potenziato da queste tecnologie.
Intelligenza artificiale e medicina collaborativa
Una delle eredità degli anni 70 che ancora influenza fortemente il mondo medico è la valutazione qualitativa e quantitativa dei risultati e delle performance del singolo medico.
«A mio parere, ma non solo, questo è un rischio perché crea un contesto pericoloso per l’uso ottimale dei sistemi di IA. Ogni tecnologia introdotta in ambito medico modifica in parte il modo di fare medicina, in un processo che prevede tre possibilità di cambiamento delle competenze acquisite: l’upskilling, il reskilling e il downskilling. La prima trasformazione prevede l’aumento delle competenze perché si impara a usare nuovi strumenti e da questi si ricevono indicazioni utili alla propria professione: un processo desiderabile. Dopo un po’ che si usa la tecnologia, però, si può anche assistere a una fase di reskilling, ovvero si inizia a pensare in modo differente, riorganizzando le proprie conoscenze e competenze in modo adattato rispetto agli strumenti a disposizione. La terza trasformazione è quella più rischiosa e che dovremmo cercare di evitare: si è visto anche con la diffusione dei robot chirurgici che abituarsi a usare uno strumento tecnologico può portare ad abbandonare abitudini proprie della professione e, di fatto, a non essere più capaci di svolgere alcuni compiti in modo autonomo o alla vecchia maniera. Il rischio più grande sarebbe comunque affidarsi troppo alla macchina e quindi non riuscire più a vedere il contesto del paziente a 360° o, ancora peggio, di tralasciare alcuni aspetti diagnostici solo perché non presi in considerazione dalla macchina stessa. Se, per esempio, un sistema di IA usa 20 variabili per fare una diagnosi o proporre una prognosi, anche molto accurata, benché non perfetta, può essere che il medico si abitui a guardare solo quelle 20 variabili e a trascurare tutte le altre, tra cui anche quelle che permetterebbero di risolvere casi rari e complessi».
Per il medico i motivi di affidarsi totalmente a una macchina non mancherebbero: da una parte, le macchine hanno la reputazione di migliorare le sue prestazioni; dall’altra, si assicurerebbe una maggiore tutela dal punto di vista medico-legale. Seguire le indicazioni date dal sistema di intelligenza artificiale anche in presenza di un caso dubbio potrebbe significare essere giustificato in caso di evento avverso sul piano medico-legale.
«Secondo me - continua Cabitza - è un rischio importante, del quale tenere conto. Personalmente, penso che si potrebbe ridurre il rischio se i sistemi di intelligenza artificiale, da protocollo, fossero uno strumento messo in mano a un’équipe di medici e non al singolo individuo. Sottolineo strumenti e non assistenti o partner del team diagnostico o terapeutico; altrimenti andrebbero visti come una sorta di consulenti con una forte competenza specialistica di natura matematica/probabilistica, ma sostanzialmente affetti da una specie di sociopatia, un idiot savant macchinico, insomma. In un contesto collaborativo, le informazioni ottenute con l’intelligenza artificiale potrebbero essere valutate con attenzione da vari punti di vista e integrate nella decisione terapeutica. Quanto descritto è il mio punto di vista, ma questa impostazione si sta facendo strada anche nella comunità scientifica di chi sviluppa intelligenza artificiale medica. Occorre perfezionare il modello perché sia applicabile nella vita medica di tutti i giorni, per poi verificarne l’efficacia e l’effetto in termini di esiti migliori o di maggiore sostenibilità del sistema sanitario. Il mio pensiero è sostenuto da quanto si è osservato in altri ambiti tecnologici. In aviazione civile, per esempio, la sicurezza è aumentata non solo per accorgimenti tecnici e miglioramenti alle tecnologie impiegate, ma molto anche per via di innovazioni introdotte riguardo alla struttura di comando e alle modalità di comunicazione. Si pensi al Crew resource management: iniziative nelle quali si è promossa una cultura meno autoritaria, in cui i copiloti e la squadra dell’intero equipaggio sono incoraggiati a mettere in discussione i superiori. Tanto che, in un mondo in cui l’aereo vola per il 90% del tempo da solo, in cabina di pilotaggio ci sono comunque due piloti. Credo che questo sia significativo. L’intelligenza artificiale può aiutare a prendere nota delle diverse posizioni e ad applicare il protocollo».
L’intelligenza artificiale non deve quindi diventare strumento per ridurre il corpo medico, ma semmai per riorganizzarlo e rinforzarlo nelle sue competenze. Per esempio, sarebbe utile inserire esperti di intelligenza artificiale nei team di lavoro, «non tanto esperti informatici o sviluppatori, ma persone formate espressamente per interpretare i suggerimenti della macchina e, soprattutto valutarne l’affidabilità».
Se le potenzialità legate all’intelligenza artificiale sono molte, tanto c’è ancora da dire sul ruolo che la tecnologia può avere in un campo come quello medico, dove sono essenziali il rapporto umano e la capacità di scegliere per/con il paziente a 360°.
Per favorire il dialogo è essenziale far emergere le potenziali criticità, discuterne l’impatto e la priorità con gli interlocutori coinvolti e stimolare gli sviluppatori affinché trovino le soluzioni più adatte alle pratiche esistenti e sostenibili nel medio-lungo periodo.