
Il machine learning è la realizzazione di sistemi di intelligenza artificiale realizzati a supporto di decisioni dove buona parte dell’ottimizzazione dei modelli decisionali è affidata all’apprendimento automatico.
L’intelligenza artificiale (IA) è una specialità dell’informatica che permette la programmazione e la progettazione di sistemi sia hardware sia software in grado di dotare le macchine di determinate caratteristiche considerate tipicamente umane, quali per esempio le percezioni visive, spazio‐temporali e decisionali.
Connubio tra intelligenza artificiale e machine learning
Una delle principali applicazioni pratiche del machine learning in medicina è l’interpretazione dei dati clinici, radiologici, istologici, dermatologici, in maniera più accurata e rapida che con la metodica classica. La biologia umana è infatti così complessa e l’espansione delle conoscenze così rapida che nessuna intelligenza naturale può competere con l’IA in termini di velocità e capacità di elaborazione delle informazioni.
In pratica, i sistemi basati sul machine learning vengono istruiti attraverso la presentazione di enormi data set, costituiti da milioni di immagini digitalizzate (per esempio, radiografie, fotografie, ECG), già classificate sulla base di un gold standard (in genere, una diagnosi definita a maggioranza da un gruppo di specialisti).
Di conseguenza, la rivoluzione dei big data (ossia l’enorme raccolta di dati sia per volume sia per varietà e velocità, tale da richiedere tecnologie specifiche e complesse, in grado di elaborare analisi e da cui ricavare informazioni utili) ha offerto l’opportunità di applicare algoritmi di IA e machine learning a questo vasto set di dati.
I progressi ottenuti nell’utilità della salute digitale hanno anche sollevato numerose domande e preoccupazioni sul futuro delle pratiche sanitarie, in particolare per quanto riguarda l’affidabilità degli strumenti diagnostici dell’IA, l’impatto sulla pratica clinica e sulla vulnerabilità degli algoritmi. Numerosi sono i vantaggi che si prospettano dall’applicazione del machine learning alla medicina: dall’aumento della produttività del sistema alla maggiore accuratezza diagnostica, fino alla possibilità di favorire l’accesso agli esami diagnostici anche in luoghi e a persone che non possono beneficiarne a causa di barriere geografiche, politiche ed economiche. Vi è una crescente consapevolezza che l’IA possa essere usata nell’analisi di dati complessi e di grandi dimensioni per fornire risultati in vari contesti sanitari, come la bioinformatica, la genomica e l’analisi delle immagini.
Come lavora il Machine learning
Il machine learning (apprendimento automatico) consente ai computer di “imparare” ed è un modo per raggiungere l’IA. Elemento centrale del ML è l’algoritmo, che può essere definito come un procedimento implementato attraverso una sequenza ordinata e finita di passi elementari, che conduce a un determinato risultato in un tempo finito.
Alla base del machine learning c’è il sistema che allena l’algoritmo nei modi in cui l’attività va eseguita, fornendo all’algoritmo un gran numero di dati che gli consente tanto di correggersi/adattarsi quanto di migliorare sempre più le proprie prestazioni. Il machine learning è caratterizzato da modelli di apprendimento in base ai quali è possibile fare una classificazione degli algoritmi in: apprendimento supervisionato, apprendimento non supervisionato, apprendimento per rinforzo.
L’apprendimento supervisionato è una tecnica d’apprendimento automatico il cui obiettivo è istruire il sistema in modo da risolvere i compiti assegnati in modo autonomo, sulla base di una serie di esempi proposti, formati da coppie di input e output desiderati. Al computer vengono forniti esempi sotto forma di possibili input con rispettivi output desiderati, il cui obiettivo è estrarre una regola generale che associ a un dato input l’output corretto.
È fondamentale istruire il computer con un training set, in cui si generi automaticamente una risposta (output) in relazione all’input immesso, nel caso la risposta non corrispondesse a quella desiderata, verranno rinforzate le connessioni che porteranno al risultato esatto. Viceversa, in caso di risposta non esatta, verranno modificati i pesi delle connessioni in modo da ottimizzare il risultato, diminuendo lo scostamento dalla soluzione corretta. Si passa poi a una fase di test in cui si verificherà la capacità di generalizzazione dell’algoritmo, ovvero il test set che determina l’accuratezza del modello.
Con la tecnica dell’apprendimento non supervisionato si fornisce al sistema una serie di input che andranno riclassificati in base a caratteristiche comuni, per poi effettuare ragionamenti sugli input successivi. Diversamente dall’apprendimento supervisionato, con questa tecnica i dati non sono classificati ma successivamente le classificazioni devono essere scoperte automaticamente.
Le tecniche di apprendimento non supervisionate sono molto valide con elementi di tipo numerico, ma meno efficienti con dati di tipo non numerico. Diversi sono gli algoritmi di apprendimento non supervisionato, quali per esempio il clustering e le regole di associazione.
L’apprendimento per rinforzo è una tecnica di machine learning in cui il training non è effettuato preliminarmente ma dove il computer apprende dai suoi errori modificandoli. Questa tecnica punta a realizzare algoritmi in cui i suoi agenti software sono in grado d’intraprendere azioni in un ambiente, in modo da massimizzarne la ricompensa. Il problema è legato alle azioni da intraprendere per ottenere tutto ciò. Due tipici algoritmi utilizzati sono il “temporal difference learning” e il “Q‐learning”.
Negli ultimi anni si è assistito a un rilevante e crescente uso in medicina dell’IA poiché se ne è rilevata una particolare precisione in specifici contesti clinici. Alcuni sistemi informatici sono riusciti ad avere un’accuratezza diagnostica paragonabile a quella di medici esperti in diverse discipline. Numerosi sono i vantaggi che si prospettano dall’applicazione del machine learning alla medicina: dall’aumento della produttività del sistema alla maggiore accuratezza diagnostica e alla predizione di eventi epidemici.
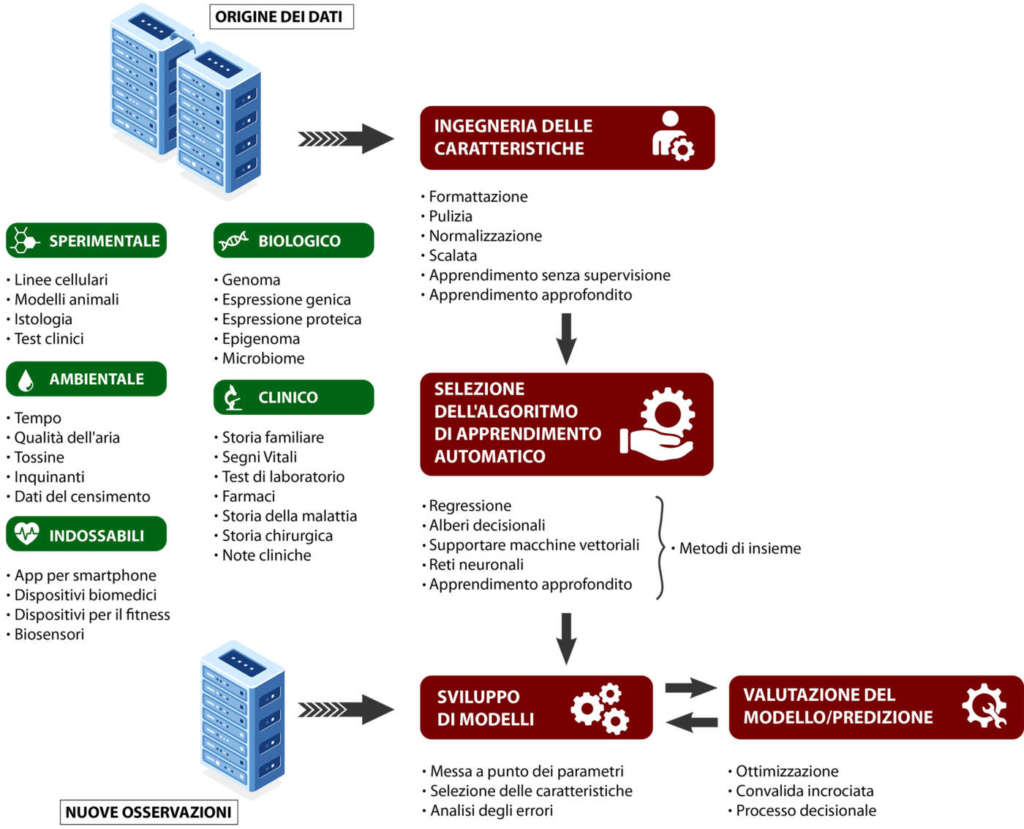
Ruolo dell’intelligenza artificiale nella medicina
Il ruolo dell’IA, proprio per il volume e la complessità dei vari dati, ha un ruolo importante in svariati settori sintetizzati.
Nel rendere la pratica clinica più efficiente, conveniente, personalizzata ed efficace, l’IA influenzerà ogni passo relativo alla cura della salute, vale a dire ricerca e scoperta di nuovi trattamenti, diagnosi e selezione della terapia più accurata.
L’uso dell’IA in medicina si può definire schematicamente in quattro ambiti: cura del paziente, diagnostica generale e per immagini, gestione, ricerca e sviluppo. La conoscenza scientifica si espande molto più velocemente della nostra abilità ad assimilarla e applicarla in modo efficace e tutto ciò è verificato sia nell’ambito della formazione e della cura del paziente sia nella ricerca.
Per rendere la pratica clinica più efficiente, conveniente, personalizzata ed efficace, il machine learning influenzerà ogni passo relativo alla cura della salute, come la ricerca e la scoperta di nuovi trattamenti e la diagnosi e selezione delle terapie più accurate. Le organizzazioni sanitarie hanno database di ingenti dimensioni contenenti dati clinici, biologici, epidemiologici e amministrativi.
Attraverso l’IA i dati disponibili possono essere analizzati e interpretati per formulare ipotesi e ottenere risposte utili a elaborare una diagnosi precoce e un trattamento mirato al singolo paziente. In altri termini, è possibile perseguire obiettivi di efficacia, efficienza e appropriatezza tipici della medicina attuale, utilizzando tecnologie capaci di affinare e innovare le classiche metodologie epidemiologiche sulla base di una quantità di dati molto vasta. L’analisi può riguardare sia i processi collegati a esiti tangibili, quali mortalità e morbilità che a esiti percettibili quali la soddisfazione dell’utente.
Altre applicazioni riguardano l’automatizzazione della diagnostica, la gestione economica e la ricerca. La tecnologia IA, in collaborazione con i dispositivi wearable (indossabili), come per esempio lo smartwatch, può offrire nuove possibilità di monitorare pazienti in tempo reale, in modo personalizzato e non vincolato alle visite.
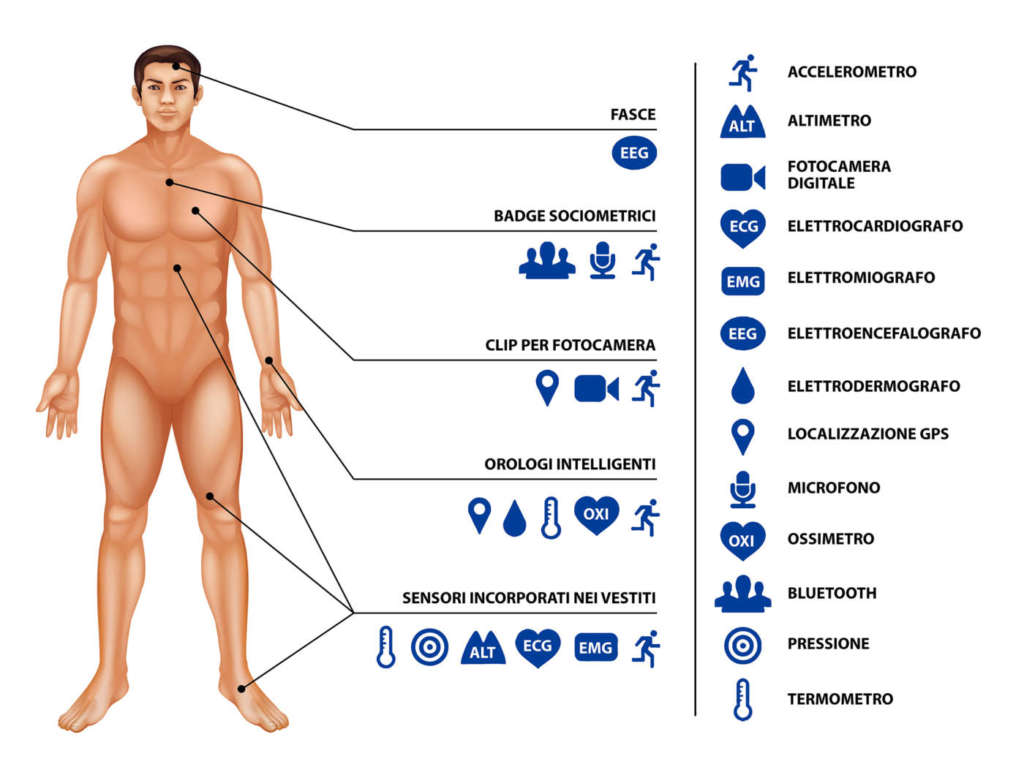
I sensori wearable e il monitoraggio tramite video producono dati analizzabili dai sistemi automatici, semplificando le procedure standard.
La FDA ha già approvato l’uso di 39 algoritmi basati sull’IA, soprattutto in ambiti radiologici, cardiologici ed endocrinologici, mentre già nel 2018 approvava la prima diagnosi totalmente basata su IA. In particolare, ha dato il placet a una società per la commercializzazione di un dispositivo diagnostico per l’oftalmologia basato sull’IA.
Il software è stato progettato per diagnosticare preventivamente la retinopatia diabetica, così da ovviare al pericolo, quasi sempre prevedibile, di perdita della vista. Il programma del dispositivo utilizza un algoritmo IA per analizzare le immagini dell’occhio adulto scattate con una speciale telecamera retinica. Il medico carica l’immagine su un server basato sul cloud e il software fornisce un risultato positivo o negativo e permette di fornire una valutazione immediata e affidabile della retinopatia diabetica, incluso l’edema maculare, durante una visita di routine in un ambiente di cure primarie. L’esame viene eseguito in loco in pochi minuti e produce un’interpretazione diagnostica e il rapporto associato comprese le istruzioni di cura allineate con le pratiche preferite dall’American Academy of Ophthalmology per la retinopatia diabetica. Nel febbraio 2019 il Parlamento Europeo ha approvato una risoluzione sull’IA in diversi settori (tra cui la salute) e ora la Commissione Europea è chiamata a sviluppare il quadro normativo alla luce degli sviluppi dell’IA.
Criteri FDA per i software che utilizzano Intelligenza artificiale
L’FDA utilizza un ampio processo di revisione per determinare se un dispositivo medico è pronto per l’uso clinico. Quali passi concreti contenga la procedura sarà determinato dal tipo di dispositivo da approvare: un dispositivo medico, un dispositivo che non pretende di soddisfare uno scopo medico o un dispositivo sperimentale.
Tipologia 1: dispositivo medico
Il software che soddisfa la definizione di dispositivo medico è regolamentato dall’FDA. Ciò significa che il software destinato a essere usato per diagnosi, prevenzione, monitoraggio, trattamento o riduzione di malattia/ferita può essere commercializzato per fini clinici solo dopo che è stato validato con le regole dettate dall’FDA. L’FDA ha impostato un sistema in cui i dispositivi, con inclusione del software, sono stati provati essere sicuri ed efficaci per il loro utilizzo per tutti gli aspetti a cui sono dedicati: la validazione dell’algoritmo, il progetto, la prestazione (da sola e clinica), l’uso, ma anche la sicurezza informatica. I prodotti devono soddisfare in pieno i regolamenti dell’FDA e ai fabbricanti è richiesto anche di operare in accordo con i regolamenti sui sistemi di gestione della qualità. Questo li obbliga ad avere procedure in atto per la risoluzione dei bug, segnalazione di incidenti, procedure progettuali standardizzate e gestione globale del rischio.
Tipologia 2: dispositivo che non pretende di soddisfare uno scopo medico (es. software di ricerca).
Per il software che non soddisfa uno scopo medico, i regolamenti FDA non sono applicabili. Ciò significa che non sarà enunciata alcuna valutazione relativa alla prestazione clinica e nessun requisito su un progetto corretto e sulle misure di sicurezza informatica; non è previsto quindi alcun controllo a che il dispositivo possa soddisfare in sicurezza il suo utilizzo e la sua efficacia. Tali algoritmi possono essere idonei in ambienti di ricerca e offrire aspetti addizionali atti a supportare adeguatamente la ricerca, come l’esportazione in blocco dei dati. Essi non sono necessariamente intesi né progettati per essere altrettanto potenti, sicuri ed efficaci così come richiesto per l’uso clinico, ossia per fornire informazioni che possano essere usate per il trattamento individuale del paziente. Alcuni ospedali, specie quelli accademici, utilizzano questi software (normalmente sviluppati in loco), per la ricerca.
Tipologia 3: dispositivo sperimentale
Un dispositivo ricade in questa categoria se fa parte di una sperimentazione clinica atta a essere valutata sulla prestazione clinica, prima di ottenere l’approvazione FDA. Ciò significa che il software non è ancora autorizzato a supportare una procedura clinica decisionale. I risultati delle prove cliniche devono prima provare (o non provare) che il dispositivo fornisce accuratamente le giuste informazioni. Comunque, eseguendo uno studio retrospettivo in cui il dispositivo software non è direttamente usato per una procedura clinica decisionale, spesso offre un approccio più diretto per ottenere un’autorizzazione normativa.
In tutti i casi delle tre tipologie descritte, quanto riportato prescinde dal fatto che il prodotto sia basato su IA. Un dispositivo medicale può usare tecniche di IA così come un dispositivo non medicale o un dispositivo sperimentale.
L’FDA ha determinato circa 1.700 tipi generici di dispositivi e ha assegnato a questi dispositivi un codice e una classificazione quali classe I, II e III. Questa classificazione è basata sul rischio del prodotto: più rigoroso è il processo tanto più sarà possibile ottenere l’approvazione FDA.
Conclusioni
L’IA in medicina apporta vantaggi e miglioramenti in molti campi e fornisce strumenti per: favorire diagnosi precoci e accurate e, quindi, terapie più accurate; abbattere inefficienze dovute a errori umani; accelerare la messa a punto di nuovi farmaci e terapie; facilitare l’assistenza alle fasce più deboli della popolazione; migliorare la qualità di vita del paziente; sollevare gli operatori sanitari da compiti monotoni e ripetitivi.











avendo studiato ( lauree in Ing: el-Elettronica), Biomedica biologia strumentale infettologia virologia, pur condividendo il contenuto ci sono sempre punti di vista x migliorare le qualità nel campo-medico delle ricerche, special modo ai fini di ottenere migliorie con EF, bio naturali. Dr R JONES